Ο οφθαλμός αποτελεί σπάνια εντόπιση κακοήθους μετάστασης εξαιτίας της απουσίας λεμφικού συστήματος. Η διασπορά των μεταστάσεων γίνεται αιματογενώς, με πιο συχνή εντόπιση τον χοριοειδή χιτώνα εξαιτίας της πλούσιας αιμάτωσής του. Η συχνότητα των χοριοειδικών μεταστάσεων (Choroidal Metastases, CM) έχει αυξηθεί λόγω της αύξησης του προσδόκιμου επιβίωσης των ασθενών αυτών, αλλά και της βελτίωσης των διαγνωστικών μέσων.
Πολλοί ασθενείς κατά τη διάγνωση της χοριοειδικής μετάστασης έχουν γνωστή πρωτοπαθή εστία, χωρίς αυτό να είναι κανόνας, καθώς υπάρχουν είδη κακοήθειας που μεθίστανται νωρίς και ο Οφθαλμίατρος μπορεί να είναι ο πρώτος που θα θέσει τη διάγνωση της νόσου.
Οι εξελίξεις τόσο στα διαγνωστικά μέσα, όσο και στις θεραπευτικές επιλογές αποτελούν πρόκληση για τον κλινικό ιατρό, προϋποθέτει τη συνεργασία διάφορων ειδικοτήτων και έχει ως τελικό σκοπό τη βελτίωση της ποιότητας ζωής του ασθενούς.
Εισαγωγή
Η πιο συχνή εντόπιση των οφθαλμικών μεταστάσεων είναι ο χοριοειδής. Αν και επί μακρόν θεωρήθηκαν ότι αποτελούν μια σπάνια οντότητα, τώρα αναγνωρίζονται ως η πιο συχνή ενδοφθάλμια κακοήθεια. Η επίπτωση των χοριοειδικών μεταστάσεων πιθανόν είναι υψηλότερη από αυτή που αναφέρεται και αυτό εξαιτίας της υποεκτίμησης της διάγνωσης σε ασθενείς με κακή γενική κατάσταση. Η συχνότητα η οποία αναφέρεται στη βιβλιογραφία είναι στο 4-10% σε post- mortem ευρήματα, υψηλότερη σε σχέση με τους ζώντες ασθενείς που περιγράφεται στο 2-7%. Παρόλα αυτά οι χοριοειδικές μεταστάσεις είναι το πρώτο σημείο συστηματικής κακοήθειας σε άνω του ενός τρίτου των ασθενών με καρκίνο.
Οι μέθοδοι διάγνωσης έχουν εξελιχθεί τις τελευταίες δεκαετίες, ενώ συχνά απαιτείται και βιοψία του χοριοειδικού ιστού για διάγνωση και επιβεβαίωση του πρωτοπαθούς όγκου. Καθώς οι περισσότεροι ασθενείς με οφθαλμικές μεταστάσεις έχουν περιορισμένο προσδόκιμο ζωής δεν συνιστώνται πολύπλοκες θεραπείες και η θεραπεία αυτών είναι συνήθως παρηγορητική με σκοπό τη διατήρηση της όρασης και τη βελτίωση της ποιότητας ζωής τους. Εν τούτοις, πρόσφατες εξελίξεις των συστηματικών θεραπειών έχουν βελτιώσει σημαντικά την επιβίωση των μεταστατικών ασθενών.
Πρωτοπαθή νεοπλάσματα σχετιζόμενα με CM
Ο πιο συχνός πρωτοπαθής όγκος από όπου προέρχονται οι χοριοειδικές μεταστάσεις είναι ο καρκίνος του μαστού με συχνότητα 40-53%. Ακολουθεί ο καρκίνος του πνεύμονα (20-29%). Λιγότερο συχνά οι κακοήθειες του πεπτικού συστήματος (4%), του προστάτη (2%), των νεφρών (2%) και του δέρματος (2%). Αναφορές υπάρχουν για ανεύρεση πρωτοπαθούς εστίας σε σιελογόνους αδένες, όρχεις, γυναικείο αναπαραγωγικό σύστημα και ουροθήλιο. Post- mortem μελέτες αναφέρουν οφθαλμική συμμετοχή στο 1/3 των ασθενών που απεβίωσαν από μεταστατικό δερματικό μελάνωμα.
Οι περισσότεροι ασθενείς γνωρίζουν την πρωτοπαθή εστία της κακοήθειάς τους κατά τη στιγμή της διάγνωσης των CM, αλλά στο 8-30% των περιπτώσεων η διάγνωσή τους προηγείται της ανεύρεσης της πρωτοπαθούς εστίας. Σε αυτές τις περιπτώσεις, ο πλήρης διαγνωστικός έλεγχος αποκάλυψε καρκίνο του πνεύμονα στο 35-59% των ασθενών, ενώ καρκίνο του μαστού στο 7-15% των περιπτώσεων. Εντούτοις, σε μεγάλη μελέτη αναφέρεται η μη ανεύρεση πρωτοπαθούς εστίας στο 51% των ασθενών. Το μέσο διάστημα μεταξύ της διάγνωσης του πρωτοπαθούς νεοπλάσματος και των CM είναι βραχύτερο στα νεοπλάσματα του πνεύμονα από ότι του μαστού.
Άλλες οφθαλμικές εντοπίσεις μεταστάσεων
Ο χοριοειδής συμμετέχει στο 88-89% των περιπτώσεων, ενώ λιγότερο συχνά η ίριδα (9%) και το ακτινωτό σώμα (2%). Μεμονωμένη συμμετοχή του αμφιβληστροειδούς, του οπτικού δίσκου ή του υαλοειδούς είναι σπάνια.
Η συμμετοχή της ίριδας είναι συνήθως ετερόπλευρη με σύγχρονη συμμετοχή του χοριοειδή στο 1/3 των περιπτώσεων. (Εικόνα 1) Η συμμετοχή του ακτινωτού σώματος είναι σπάνια και μπορεί να είναι δευτεροπαθής μετά τη χοριοειδική εντόπιση. Οι μεταστάσεις στον οπτικό δίσκο αφορούν στο λιγότερο του 5% των ενδοφθάλμιων μεταστάσεων και είναι σε συνέχεια με παραθηλαία χοριοειδική βλάβη στο 75% των περιπτώσεων. Λίγες αναφορές υπάρχουν στη βιβλιογραφία για μεταστάσεις στον αμφιβληστροειδή, ενώ του υαλοειδούς είναι ακόμα πιο σπάνιες.
Κλινικά ευρήματα
Το πιο συχνό σύμπτωμα των ενδοφθάλμιων μεταστάσεων είναι η θολή όραση στο 55-70% των περιπτώσεων, οφειλόμενη στη συμμετοχή της ωχράς ή της παραθηλαίας αμφιβληστροειδικούς περιοχής ή σε εξιδρωματική αποκόλληση του αμφιβληστροειδή. Σπάνια προκαλούν επώδυνο νεοαγγειακό γλαύκωμα ή επώδυνη ιρίτιδα. Περίπου το 12% των ασθενών με μεταστάσεις από τον πνεύμονα παραπονείται για άλγος με απουσία γλαυκώματος ή ιρίτιδος, σε σύγκριση με λιγότερο από το 5% των ασθενών με μεταστάσεις από τον μαστό. Άλλα συμπτώματα περιλαμβάνουν φωταψίες, μεταμορφοψία και μυοψίες, καθώς και ελλείμματα του οπτικού πεδίου σε ποσοστό 15.5%. 15-20% των ασθενών είναι ασυμπτωματικοί, στους οποίους οι μεταστάσεις διαγιγνώσκονται σε εξέταση ρουτίνας ή κατά τον συστηματικό έλεγχο ενός γενικευμένου καρκίνου. Σε μια ανασκόπηση 109 οφθαλμών με CM, κατά την εξέταση συμπτώματα θολής ή απώλειας όρασης παρουσίασε το 55.2% των ασθενών, μεταμορφοψία το 11.5%, οφθαλμικό άλγος το 11.5%, μυοψίες το 11.5%, φωταψίες το 13.5% και ελλείμματα οπτικών πεδίων το 15.6%. Περίπου το 13% των ασθενών παρέμεναν ασυμπτωματικοί.
Κατά την κλινική εξέταση, οι CM εμφανίζονται σαν κρεμώδεις, λευκωπές ή κίτρινες μάζες, συνοδευόμενες από υποαμφιβληστροειδικό υγρό σε ποσοστό 28-73%. Σπάνια, το πορτοκαλί χρώμα δείχνει νεφρική, θυρεοειδική ή καρκινοειδή προέλευση, ενώ οι μεταστάσεις από δερματικό μελάνωμα μπορεί να είναι χρωματισμένες ή αμελανωτικές. Η μετάσταση στον οπτικό δίσκο εμφανίζεται σαν κιτρινόλευκη βλάβη, συνοδευόμενη συχνά από οίδημα. Οι CM μπορεί να εμφανίζονται ως συρρέουσες βλάβες χρωστικής που προσομοιάζουν με «δέρμα λεοπάρδαλης» και/ή με πορτοκαλί χρωστική λιποφουσκίνης στην επιφάνεια του όγκου. Σε 2 μεγάλες μελέτες, ο μέσος αριθμός μεταστάσεων ανά οφθαλμό αναφέρεται ότι ήταν 1.4 και 1.6. Πολλαπλές και αμφοτερόπλευρες εντοπίσεις συνήθως αφορούν μεταστατικό καρκίνο του μαστού. Οι περισσότερες CM εντοπίζονται πίσω από τον ισημερινό (80%) και >40% αυτών στην περιοχή της ωχράς. Τυπικά, οι CM εμφανίζονται επίπεδες ή σε σχήμα δίσκου, ενώ πολύ σπάνια μπορούν να διαρρήξουν τη μεμβράνη του Bruch και να αναπτύξουν ένα μανιταροειδές σχήμα, γεγονός που συνήθως συνδέεται με πρωτοπαθή εντόπιση καρκίνου του πνεύμονα.
Οι μεταστάσεις του ακτινωτού σώματος μπορεί να είναι επίπεδες ή θολωτές και συνήθως αμελανωτικές. Οι μεταστάσεις της ίριδας είναι συνήθως λευκές, ροζ αν προέρχονται από καρκίνο του θυρεοειδούς ή των νεφρών και καφέ αν πρόκειται για μεταστάσεις προερχόμενες από δερματικό μελάνωμα. Άλλα χαρακτηριστικά που απαντώνται σε μεταστάσεις στην ίριδα είναι η νεοαγγείωση, το δευτεροπαθές γλαύκωμα, το ψευδοϋπόπυο, το ύφαιμα και η οφθαλμική υπερτονία. Οι αμφιβληστροειδικές μεταστάσεις είναι συνήθως αχρωματικές, ετερόπλευρες και μονοεστιακές. Μπορεί να συνοδεύονται από υποαμφιβληστροειδικό υγρό, ενδοαμφιβληστροειδικό οίδημα, υποαμφιβληστροειδική αιμορραγία, και αιμορραγία του υαλοειδούς.
Η διαφορική διάγνωση των χοριοειδικών μεταστάσεων περιλαμβάνει το χοριοειδικό μελάνωμα, το χοριοειδικό οστέωμα, το χοριοειδικό αιμαγγείωμα και την οπίσθια σκληρίτιδα. Τα χοριοειδικά μελανώματα είναι συνήθως χρωματισμένα με σχήμα μανιταριού και εμφανίζουν συνήθως αγγεία, τα οποία είναι σπάνια στις μεταστάσεις. Τα χοριοειδικά οστεώματα είναι πιο επίπεδα με διακριτά κυματιστά όρια. Τα χοριοειδικά αιμαγγειώματα είναι ροζ με ασαφή όρια και η οπίσθια σκληρίτιδα εμφανίζεται με έντονο ροζ χρώμα, άλγος και άλλα σημεία φλεγμονής. Η διαφορική διάγνωση των αφιβληστροειδικών μεταστάσεων περιλαμβάνει διάφορες φλεγμονώδεις παθήσεις, όπως χοριοαμφιβληστροειδίτιδα από τοξοπλάσμωση, αμφιβληστροειδίτιδα από CMV και ενδοφθάλμιο λέμφωμα.
Εικόνα 2: Χοριοειδική μετάσταση στον αριστερό οφθαλμό γυναίκας 65 χρονών με καρκίνο του πνεύμονα. Α, Έγχρωμη φωτογραφία βυθού που παρουσιάζει έναν ωχροκίτρινο όγκο με ασαφή όρια, αποκόλληση αμφιβληστροειδούς, χωρίς εμφανή αγγείωση του όγκου. B, Εικόνα αυτοφθορισμού που παρουσιάζει έναν ελαφρώς υποφθορίζοντα όγκο με υπερφθορίζοντα σημεία. Γ, Υπερηχογραφία B-scan που παρουσιάζει λεπτό διάχυτο όγκο με συγκλίνοντα άκρα και αποκόλληση του αμφιβληστροειδούς. Δ, Οπτική τομογραφία συνοχής που παρουσιάζει υβώδη επιφάνεια, αποκόλληση και οίδημα αμφιβληστροειδή. (Intraocular Metastases—A Review, L. Konstantinidis and B. Damato, Asia-Pac J Ophthalmol 2017)
Διαγνωστικές εξετάσεις
- Έγχρωμη φωτογραφία
Η φωτογραφία επιτρέπει την τεκμηρίωση του μεγέθους του όγκου και τον αριθμό των μεταστάσεων. (Εικόνα 2)
- Αυτοφθορισμός
Οι μεταστάσεις συνήθως εμφανίζουν μια ετερογένεια με υπέρ και υποφθορίζουσες περιοχές λόγω διαταραχής της λιποφουσκίνης στο μελάγχρουν επιθήλιο. Παρόμοια εικόνα εμφανίζουν επίσης το χοριοειδικό μελάνωμα και το χοριοειδικό αιμαγγείωμα.
- Αγγειογραφία (FA & ICG)
Η FA δεν είναι τόσο καθοριστική στη διάγνωση των CM, καθώς όλοι οι χοριοειδικοί όγκοι έχουν παρόμοια αγγειογραφικά χαρακτηριστικά. Στη FA οι μεταστάσεις του χοριοειδούς και του αμφιβληστροειδούς συνήθως υποφθορίζουν στις πρώιμες φάσεις και υπερφθορίζουν στις όψιμες. Η αποκαλούμενη «διπλή αιμάτωση», που συνήθως εμφανίζεται στα χοριοειδικά μελανώματα, είναι σπάνιο εύρημα στις CM. Αντιθέτως με την FA, η ICG βοηθά στη διαφοροδιάγνωση των χοριοειδικών όγκων. Οι CM εμφανίζουν υποφθορισμό σε όλες τις φάσεις λόγω αποκλεισμού του χοριοειδικού φθορισμού και ανομοιόμορφη χρώση στην επιφάνεια, ενώ μπορεί να αποκαλύψουν μεγαλύτερη περιοχή των μεταστάσεων σε σχέση με την FA και τη βυθοσκόπηση.
- Υπερηχογραφία (U/S)
Η U/S μπορεί να εντοπίσει την ενδοφθάλμια μάζα, να καθορίσει το μέγεθός της και να εκτιμήσει την ηχοανακλαστικότητά της. Είναι μια χρήσιμη εξέταση για μέτρηση των διαστάσεων του όγκου, αν και τα πλευρικά όρια συχνά δεν ορίζονται με σαφήνεια. Διαδοχικές μετρήσεις είναι σημαντικές, επίσης, για την παρακολούθηση των ασθενών και εκτίμηση της θεραπευτικής απόκρισης. Στην U/S, οι CM χαρακτηρίζονται από μια επίπεδη ή ελαφρώς θολωτή μάζα με μέση προς υψηλή μη ομοιογενή ηχοανακλαστικότητα, αντίθετα με τα χοριοειδικά μελανώματα που είναι συχνότερα θολωτά με χαμηλή προς μέση ομοιογενή ηχοανακλαστικότητα. Επιπλέον, οι CM είναι συχνά πολυλοβώδεις με ανώμαλη επιφάνεια, ενώ εμφανίζουν εξιδρωματική αποκόλληση αμφιβληστροειδούς γύρω από τον όγκο και σπάνια χοριοειδική αποκόλληση.
Μια άλλη εφαρμογή της U/S, συνδυασμένη με την τεχνολογία Doppler, είναι η έγχρωμη χαρτογράφηση της αιματικής ροής του όγκου. Οι ποιοτικές παράμετροι αυτής, φαίνονται χρήσιμοι στη διαφοροδιάγνωση των χοριοειδικών μελανωμάτων από τις CM. Τα αγγειακά χαρακτηριστικά, όπως η ελαττωμένη αγγείωση με ένα κυρίαρχο αγγείο με αιματική ροή σχετίζεται τυπικά με χοριοειδικό μελάνωμα, ενώ η αυξημένη αγγείωση με έλλειψη κυρίαρχου αγγείου τυπικά σχετίζεται με CM. (Εικόνα 3)
- Οπτική τομογραφία συνοχής (OCT)
Ενώ η time-domain OCT ήταν περιορισμένη για τη μελέτη του χοριοειδούς, οι νεότερες ανακαλύψεις της SD-OCT με EDI και swept-source OCT, βελτίωσαν την κατανόηση του χοριοειδή και παρείχαν λεπτομερείς πληροφορίες σχετικά με τα μορφολογικά χαρακτηριστικά των χοριοειδικών όγκων, γεγονός που καθιστά την εξέταση πιο ευαίσθητη από την U/S στην εκτίμηση μικρών μεταστάσεων. Σε μια μελέτη 31 οφθαλμών με CM, όγκοι μεγέθους 550μm απεικονίσθηκαν χρησιμοποιώντας EDI-OCT, ενώ δεν μπορούσαν να εξακριβωθούν με U/S ή οφθαλμοσκοπικά.
Τα χαρακτηριστικά της μετάστασης στο OCT μπορεί να περιλαμβάνουν εξάλειψη των υπερκείμενων χοριοτριχοειδών, ένα ανώμαλο (“lumpy bumpy”) πρόσθιο περίγραμμα και οπίσθια σκίαση. Άλλα χαρακτηριστικά στην OCT περιλαμβάνουν ανωμαλίες του μελάγχρου επιθηλίου και υπαμφιβληστροειδικό υγρό. Πιθανόν να υπάρχουν υψηλά ανακλαστικές κηλίδες και εκφύλιση των έξω στιβάδων του αμφιβληστροειδούς με αλλοιώσεις της στιβάδας των φωτοϋποδοχέων. Τα χαρακτηριστικά των αμφιβληστροειδικών μεταστάσεων στην OCT περιλαμβάνουν πάχυνση του αμφιβληστροειδή με υπερανακλαστικότητα χωρίς εμφανείς αλλοιώσεις στον υποκείμενο χοριοειδή. (Εικόνα 4)
- Οπτική τομογραφία συνοχής – αγγειογραφία (OCT-A)
Η μη επεμβατική OCT-A μπορεί να βοηθήσει στη διαφοροδιάγνωση όγκων, καθώς στις CM υπάρχει έλλειψη ροής στο επίπεδο της αλλοίωσης και απουσία παθολογικής αιματικής ροής στην έξω αμφιβληστροειδική στιβάδα, ενώ στο χοριοειδικό μελάνωμα, στο αιμαγγείωμα και στο οστέωμα μπορεί να υπάρχει ένα πυκνό, ανώμαλο αγγειακό δίκτυο εντός του όγκου και ακόμη πιο αυξημένη ροή στην έξω κοκκώδη στιβάδα. Αυτό φαίνεται αντίθετο με τα ευρήματα στη U/S της αυξημένης αγγείωσης στις CM, αλλά η έλλειψη ροής μπορεί να εξηγηθεί από το masking effect του RPE στον υποκείμενο όγκο με νεοαγγείωση. (Εικόνα 5)
- CT – scan και MRI
Η CT στον οφθαλμό σπάνια είναι χρήσιμη στις περιπτώσεις των οφθαλμολογικών όγκων. Η MRI δείχνει μία καλά οριοθετημένη χοριοειδική μάζα που εμφανίζεται υπέρπυκνη στις T1 ακολουθίες και υπόπυκνη στις αντίστοιχες T2 ακολουθίες. Σήμερα δεν υπάρχουν δημοσιευμένες μελέτες που να αποδεικνύουν τη χρησιμότητα της MRI σε ασθενείς με CM, αλλά είναι χρήσιμη όταν ο όγκος δεν είναι ορατός εξαιτίας ενδοϋαλοειδικής αιμορραγίας ή καθολικής αποκόλλησης του αμφιβληστροειδούς. Με την αύξηση της ανάλυσης της HRMRI και την πρόσφατη MR microscopy (MRM), θα μπορούσε να είναι δυνατή και η διαφοροδιάγνωση της CM από έναν πρωτοπαθή όγκο.
- Βιοψία
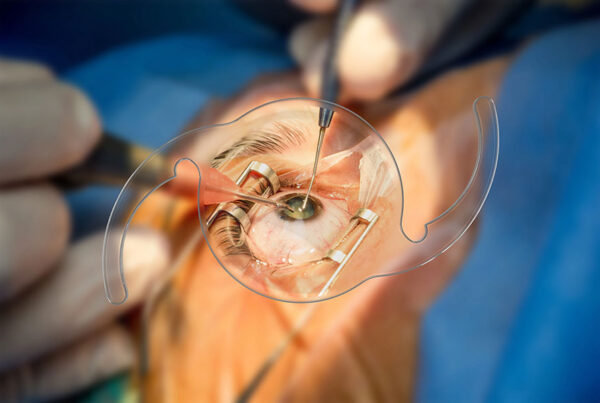
Η ενδοφθάλμια βιοψία είναι χρήσιμη σε ασθενείς με κλινική υποψία ραγοειδικής μετάστασης, αλλά χωρίς την επιβεβαίωση πρωτοπαθούς όγκου. Η ταυτοποίηση της προέλευσης του όγκου είναι σημαντική για την επιλογή της θεραπείας. Με την ανοσοϊστοχημική μελέτη μπορούν να αναγνωριστούν οι ασθενείς που θα επωφεληθούν από τη στοχευμένη θεραπεία, όπως οι HER2 θετικοί όγκοι, οι όγκοι με υποδοχείς οιστρογόνων – προγεστερόνης και οι όγκοι με μεταλλάξεις του EGFR σε μη μικροκυτταρικό καρκίνο του πνεύμονα. Για μεταστάσεις που εντοπίζονται πίσω από τον ισημερινό, η βιοψία λαμβάνεται με λεπτή βελόνα αναρρόφησης διά της pars plana (FNAB) ή υαλοειδοτόμο, χωρίς να απαιτείται υαλοειδεκτομή (Εικόνα 6). Οι αναφερόμενες επιπλοκές της είναι η ενδοϋαλοειδική αιμορραγία και η αποκόλληση του αμφιβληστροειδούς. Για όγκους με πρόσθια εντόπιση, όπως στο ακτινωτό σώμα, προτιμάται η διασκληρική προσέγγιση.
Εικόνα 3: Διαφορές στα χαρακτηριστικά του χοριοειδούς ανάμεσα σε χοριοειδικό μελάνωμα (Α) και χοριοειδική μετάσταση (Β) στην υπερηχογραφία. Υψηλότερη ηχοανακλαστικότητα και χαμηλότερη αναλογία ύψους-προς-βάση είναι από τα κύρια χαρακτηριστικά της χοριοειδικής μετάστασης στην υπερηχογραφία. Κίτρινο: πάχος (ύψος); Πράσινο: διάμετρος (βάση). (Progress in Retinal and Eye Research, T. Mathis et al., 2019, Volume 68)
Εικόνα 4: Χαρακτηριστικά οπτικής τομογραφίας συνοχής διαφόρων χοριοειδικών όγκων. Α1 και Α2, Μετάσταση: “lumpy bumpy”, σχετιζόμενο με υποαμφιβληστροειδικό υγρό (SRF); B, Οστέωμα: πλακώδες σχήμα, σχετιζόμενο με SRF; Γ, Αιμαγγείωμα: απότομο ομαλό σε σχήμα θόλου, χωρίς αλλοιώσεις του μελαχρόου επιθηλίου (Μ.Ε.); Δ, Σπίλος: ομαλός με ύψωμα, σχετίζεται με αλλοιώσεις του Μ.Ε.; E,Μελάνωμα: σχήμα θόλου, αλλοιώσεις του Μ.Ε., αλλαγές των εξωτερικών στιβάδων του αμφιβληστροειδή.(Progress in Retinal and Eye Research, T. Mathis et al., 2019, Volume 68)
Θεραπεία
Η διαχείριση των ασθενών με CM εξαρτάται από τη γενική τους κατάσταση σε συνδυασμό με το μέγεθος και την εντόπιση του όγκου. Οι θεραπευτικές επιλογές περιλαμβάνουν τη συστηματική χημειοθεραπεία, την ανοσοθεραπεία, την ορμονοθεραπεία, την ακτινοθεραπεία είτε ολόκληρου του οφθαλμού είτε με τη χρήση πλάκας και τη φωτοδυναμική θεραπεία.
- Συστηματική θεραπεία
Εάν πρόκειται ο ασθενής να ξεκινήσει συστηματική θεραπεία, καλό θα ήταν να αναβληθεί η θεραπεία του οφθαλμού μέχρι να εκτιμηθούν τα αποτελέσματά της, καθώς οι οφθαλμικές μεταστάσεις μπορούν να υποχωρήσουν σημαντικά, ακόμη και να εξαλειφθούν μετά τη θεραπεία. Παρόλα αυτά, η στενή παρακολούθηση των ασθενών είναι απαραίτητη, καθώς οι μεταστάσεις μπορούν να υποτροπιάσουν και να προκαλέσουν μη αναστρέψιμη απώλεια όρασης εάν δε χορηγηθεί άμεση τοπική θεραπεία. Επίσης, πρέπει να αναγνωρισθούν έγκαιρα οι επιπλοκές της συστηματικής θεραπείας μεταξύ των οποίων είναι η βλεφαρίτιδα, η επιπεφυκίτιδα, η ωχροπάθεια, η οπτική νευρίτιδα κυρίως μετά από τη λήψη ταμοξιφένης και η ορώδης αποκόλληση του αμφιβληστροειδούς μετά τη λήψη αναστολέων MEK. (Εικόνα 7)
- Ακτινοθεραπεία
Η ακτινοθεραπεία περιλαμβάνει την ακτινοθεραπεία με εξωτερική δέσμη (external beam radiation therapy, EBRT), την ακτινοθεραπεία με δέσμη πρωτονίων (proton beam radiotherapy, PBT), τη βραχυθεραπεία και τη στερεοτακτική ακτινοθεραπεία. Η EBRT είναι η πλέον ευρέως εφαρμοζόμενη τοπική θεραπεία των οφθαλμικών μεταστάσεων με υποστροφή του όγκου στο 94% των ασθενών. Κατά κανόνα οι μεταστάσεις που προέρχονται από τον πνεύμονα είναι λιγότερο ακτινοευαίσθητες σε σχέση με αυτές που προέρχονται από το μαστό. Επιπλοκές της ακτινοθεραπείας περιλαμβάνουν τον καταρράκτη, τη νεοαγγείωση της ίριδας, το νεοαγγειακό γλαύκωμα, την αμφιβληστροειδοπάθεια και την οπτική νευρίτιδα. Αυτές οι επιπλοκές εξαρτώνται από το είδος της ακτινοθεραπείας, τo μέγεθος της δόσης, τον αριθμό των συνεδριών, την παράλληλη χημειοθεραπεία και την ύπαρξη σακχαρώδους διαβήτη. (Εικόνα 8)
- Φωτοδυναμική θεραπεία
Εφαρμόζεται σε μικρές χοριοειδικές μεταστάσεις. Πλήρη υποστροφή του όγκου έχει αναφερθεί στο 81% των περιπτώσεων. Με τη φωτοδυναμική θεραπεία επιτυγχάνεται καταστροφή του όγκου μέσω της παραγωγής ριζών οξυγόνου, της ενεργοποίησης ανοσολογικής απάντησης κατά των καρκινικών κυττάρων και την παραγωγή ενδοαγγειακής θρόμβωσης, με επακόλουθο έμφρακτο του όγκου. (Εικόνα 9)
- Διακορική Θερμοθεραπεία
Η διακορική θερμοθεραπεία (transpupillary thermotherapy, TTT) είναι μια τεχνική κατά την οποία θερμότητα κατανέμε- ται στο χοριοειδή και στο μελάγχρουν επιθήλιο με τη χρήση ενός διοδικού laser των 810nm. Η αύξηση της θερμότητας προάγει τη θρόμβωση των αγγείων, την αναστολή της αγγειογένεσης, την ίνωση και τη νέκρωση του όγκου. Επιπλοκές της θεραπείας αυτής αποτελούν τα εγκαύματα του αμφιβληστροειδή με απώλεια της κεντρικής όρασης.
- Ενδοϋαλοειδική έγχυση anti-VEGF παραγόντων
Μικρές σειρές περιστατικών έχουν περιγράψει υποστροφή του όγκου μετά την έγχυση bevacizumab, ενός εκλεκτικού anti-VEGF παράγοντα και ταυτόχρονα βελτίωση της εξιδρωματικής χοριοειδικής αποκόλλησης και της αμφιβληστροειδίτιδας από ακτινοβολία.
- Χειρουργική εξαίρεση
Τοπική εκτομή του όγκου σπάνια ενδείκνυται, ενώ η υαλοειδεκτομή μπορεί να βελτιώσει την όραση ασθενών με μεταστάσεις στο υαλοειδές. Έχει επίσης αναφερθεί υαλοειδεκτομή και αμφιβληστροειδεκτομή σε αμφιβληστροειδικές μεταστάσεις. Η εξόρυξη του βολβού κρίνεται απαραίτητη σε περιστατικά με μη αναστρέψιμη τύφλωση και άλγος, εξαιτίας επίμονης ανάπτυξης του όγκου και νεοαγγειακού γλαυκώματος. Αυτά τα περιστατικά συνήθως σχετίζονται με καρκίνο του πνεύμονα.
Εικόνα 7: Αποτελεσματικότητα στον χοριοειδή της συστηματικής θεραπείας (Tamoxifen) σε ασθενή με μεταστατικό καρκίνο του μαστού. Α, Φωτογραφία του αμφιβληστροειδούς προ θεραπείας. Β, Φωτογραφία του αμφιβληστροειδούς τέσσερις μήνες μετά την έναρξη της θεραπείας: μια ατροφική αλλοίωση, η οποία εμφανίζεται μεγαλύτερη, παρατηρείται στη θέση του αρχικού όγκου. Η οπτική οξύτητα αυξήθηκε από 0.6 σε 0.9. (Progress in Retinal and Eye Research, T. Mathis et al., 2019, Volume 68)
Εικόνα 8: Ακτινοθεραπεία με εξωτερική δέσμη (EBRT) για αμφοτερόπλευρες χοριοειδικές μεταστάσεις. A. Αρχική φωτογραφία βυθού. Αρχική οπτική οξύτητα στο δεξιό οφθαλμό ήταν 0.6 και στον αριστερό 1.0; B. Φωτογραφία βυθού 6 μήνες μετά την εφαρμογή EBRT στα 30 Gray που εμφανίζει ατροφικές αλλαγές μετά τη θεραπεία που φαίνονται μεγαλύτερες σε έκταση από τις χοριοειδικές μεταστάσεις. Η οπτική οξύτητα παρέμεινε σταθερή και στους δύο οφθαλμούς. (Progress in Retinal and Eye Research, T. Mathis et al., 2019, Volume 68)
Εικόνα 9: Η αποτελεσματικότητα της φωτοδυναμικής θεραπείας για χοριοειδικές μεταστάσεις από θυρεοειδικό καρκίνο. A. Αρχική φωτογραφία βυθού και στους 6 μήνες (Μ6) μετά τη θεραπεία. Πριν τη θεραπεία ο όγκος είχε ένα κόκκινο – πορτοκαλί χρώμα το οποίο έγινε ατροφικό στο τέλος των θεραπειών. B. Οπτική τομογραφία συνοχής που εμφανίζει μείωση του πάχους του όγκου στους 2 (Μ2), στους 4 (Μ4) και στους 6 (Μ6) μήνες μετά τη θεραπεία. (Progress in Retinal and Eye Research, T. Mathis et al, 2019, Volume 68)
Πρόγνωση
Η πρόγνωση των ασθενών με οφθαλμικές μεταστάσεις είναι γενικά πτωχή. Στη βιβλιογραφία περιγράφεται μέση επιβίωση 6 μηνών από τη στιγμή της διάγνωσης των μεταστάσεων. Ο χρόνος αυτός είναι μικρότερος σε ασθενείς με μεταστατικό καρκίνο του πνεύμονα σε σχέση με το μεταστατικό καρκίνο του μαστού. Η ανταπόκριση των CM στην τοπική θεραπεία είναι συνήθως καλή, με διατήρηση της όρασης στο 75% των ασθενών. Εντούτοις, υποτροπές περιγράφονται στο 12% των περιπτώσεων.
Οι εξελίξεις στην απεικόνιση του οφθαλμού επιτρέπουν την καλύτερη κατανόηση και την έγκαιρη και ακριβή διάγνωση των οφθαλμικών μεταστάσεων πριν αυτές γίνουν ορατές οφθαλμοσκοπικά. Οι χοριοειδικές μεταστάσεις είναι το πρώτο σημείο συστηματικής κακοήθειας σε ποσοστό μεγαλύτερο του ενός τρίτου των ασθενών με καρκίνο.
Ο οφθαλμίατρος οφείλει να δύναται να υποψιαστεί και να αναγνωρίσει τις οφθαλμικές μεταστάσεις, ώστε να κατευθύνει τον ασθενή για πλήρη διαγνωστικό έλεγχο και άμεση θεραπεία καθόσον η κατευθυνόμενη θεραπεία έχει βελτιώσει το προσδόκιμο επιβίωσης τα τελευταία χρόνια.
Πολλές θεραπευτικές επιλογές εφαρμόζονται εξατομικευμένα στηριζόμενες στο φαινότυπο του καρκίνου και τη γενική κατάσταση του ασθενούς λαμβάνοντας υπόψιν και τις ανεπιθύμητες ενέργειές τους. Ο σκοπός όλων των θεραπειών είναι η διατήρηση και η βελτίωση της όρασης, αποφυγή της εξόρυξης και βελτίωση της ποιότητας ζωής του ασθενούς.
Η τελική απόφαση της θεραπευτικής προσέγγισης των ασθενών πρέπει να λαμβάνεται από κοινού με τον ίδιο, τον οφθαλμίατρο, τον ογκολόγο και τον ακτινοθεραπευτή.
Βιβλιογραφία
- Thibaud Mathis, Pauline Jardel, Olivier Loria, Benoit Delaunay, Anhminh Nguyen, Francesco Lanza, Carlo Mosci, Jean-Pierre Caujolle, Laurent Kodjikian, Juliette Thariat, New concepts in the diagnosis and management of choroidal metastases, Progress in Retinal and Eye Research, Volume 68, 2019, Pages 144-176, ISSN 1350-9462, https://doi.org/10.1016/j. preteyeres.2018.09.003.
- Konstantinidis, L., Damato, B., 2017. Intraocular metastases–A re- view. Asia-Pac. J.Ophthalmol. Phila. Pa 6, 208–214. https://doi. org/10.22608/APO.201712.
- Konstantinidis, L., Rospond-Kubiak, I., Zeolite, I., Heimann, H., Groenewald, C., Coupland, S.E., Damato, B., 2014. Management of patients with uveal metastases at the Liverpool Ocular Oncology Centre. Br. J. Ophthalmol. 98, 92–98. https://doi.org/10.1136/bjophthalmol-2013-303519.
- La Salvia A, Persano I, Trevisi E, Parlagreco E, Muratori L, Scagliotti GV, Brizzi MP. Ocular metastases from neuroendocrine tumors: A literature review. Semin Oncol. 2020 Apr-Jun;47(2-3):144-147. https://doi. org/10.1053/j.seminoncol.2020.04.003.
- Jager MJ, Shields CL, Cebulla CM, Abdel-Rahman MH, Grossniklaus HE, Stern MH, Carvajal RD, Belfort RN, Jia R, Shields JA, Damato BE. Uveal melanoma. Nat Rev Dis Primers. 2020 Apr 9;6(1):24. https://doi. org/10.1038/s41572-020-0158-0.
- Chattopadhyay C, Kim DW, Gombos DS, Oba J, Qin Y, Williams MD, Esmaeli B, Grimm EA, Wargo JA, Woodman SE, Patel SP. Uveal melanoma: From diagnosis to treatment and the science in between. Cancer. 2016 Aug 1;122(15):2299-312. https://doi.org/10.1002/cncr.29727.
- Westerwick D, Driever F, Le Guin CHD, Schmid KW, Metz KA. Intraokulare Metastasen [Intraocular metastases]. Pathologe. 2017 Nov;38(6):500- 506. German. https://doi.org/10.1007/s00292-017-0373-y.
- Arepalli S, Kaliki S, Shields CL. Choroidal metastases: origin, features, nd therapy. Indian J Ophthalmol. 2015 Feb;63(2):122-7. https://doi. org/10.4103/0301-4738.154380.
- Chik JYK, Leung CWL, Wong KH. Palliative radiation therapy for patients with orbital and ocular metastases. Ann Palliat Med. 2020 Nov;9(6):4458-4466. https://doi.org/10.21037/apm.2019.12.02.
- Carvajal RD, Schwartz GK, Tezel T, Marr B, Francis JH, Nathan PD. Met- astatic disease from uveal melanoma: treatment options and future prospects. Br J Ophthalmol. 2017 Jan;101(1):38-44. https://doi. org/10.1136/bjophthalmol-2016-309034.
- Montazeri K, Bellmunt J. Erdafitinib for the treatment of metastatic bladder cancer. Expert Rev Clin Pharmacol. 2020 Jan;13(1):1-6. https://doi. org/10.1080/17512433.2020.1702025.
- Turner N, Ware O, Bosenberg M. Genetics of metastasis: melanoma and other cancers. Clin Exp Metastasis. 2018 Aug;35(5-6):379-391. https://doi.org/10.1007/s10585-018-9893-y.
- Zhu PW, Gong YX, Min YL, Lin Q, Li B, Shi WQ, Yuan Q, Ye L, Shao Y. The predictive value of high-density lipoprotein for ocular metastases in colorectal cancer patients. Cancer Manag Res. 2019 Apr 29;11:3511- 3519. https://doi.org/10.2147/CMAR.S194637.
- Gozzi E, Angelini F, Rossi L, Leoni V, Trenta P, Cimino G, Tomao S. Alectinib in the treatment of ocular metastases of ALK rearranged non small cell lung cancer: Description of 2 case reports. Medicine (Baltimore). 2020 Jul 2;99(27):e21004. https://doi.org/10.1097/ MD.0000000000021004.
- Liang RB, Yu K, Wu JL, Liu JX, Lin Q, Li B, Zhang YQ, Ge QM, Li QY, Shu HY, Shao Y. Risk factors and their diagnostic values for ocular metastases in invasive ductal carcinoma. Cancer Med. 2021 Feb;10(3):824-832. https://doi.org/10.1002/cam4.3656.